Con la anterior entrada solo pretendía cogeros por las orejas, zarandearos la cabeza y no dejar una sola idea en pie con respecto al screening del deportista veterano. Así partimos de cero para afrontar esta última entrada. Bastante más constructiva.
Vamos a repasar el posicionamiento de las distintas sociedades científicas y a ver como encajan en función del entorno en el que nos movemos.
Veremos:
- La postura Americana (muy cómoda).
- La postura de las grandes sociedades cardiológicas (algo más incómoda).
- La postura de SEMED-FEMEDE (Sí. Es diferente ????♂️).
- Mi postura (bastante contorsionista).
- La perspectiva Canadiense (estos no pillan postura).
Empiezo por el último.
La perspectiva Canadiense
Empezamos con la postura de la Sociedad Canadiense de Cardiológía. Les tengo muy en cuenta porque me gustó mucho su documento de consenso para la valoración cardiovascular del deportista joven (Ref).
A ver que nos dicen del madurito…
Después de comentar brevemente la utilidad de cada prueba en la valoración de estos deportistas, concluyen que…
“Hace falta más evidencia para saber cual es la mejor estrategia para reducir el riesgo de eventos cardiovasculares adversos en los mayores de 35 años”
Y ya.
No hay ninguna postura.
Supongo que por eso el documento se refiere a “la perspectiva Canadiense“ y no al posicionamiento Canadiense.
Como diría Sabina…
“Son los maestros en el difícil arte de no mojerse bajo un chaparrón”.
Sí nos dejan algunas recomendaciones que consideran importantes:
- Educación del deportista veterano para que se ejercite con seguridad.
- Comunicar a la mayor brevedad los nuevos síntomas para estudiarlos adecuadamente.
- Mantener un estilo de vida saludable.
Y se debería también…
- modificar el ejercicio en individuos de alto riesgo y
- asegurar las medidas de actuación urgente y acceso a un desfibrilador automático en todas las instalaciones deportivas.
Pero si queremos un posicionamiento sobre como hay que hacer el reconocimiento médico, tenemos que buscar en otra parte. Vamos con el ACSM y las Guías de Actividad Física para los Americanos.
La postura del ACSM y las Guías de Actividad Física para los Americanos.
Quisiera destacar que las guías del ACSM (Colegio Americano de Medicina Deportiva) y las Guías de Actividad Física (AF) para los Americanos (homólogas a las Guías de Alimentación para los Americanos) son 2 referentes internacionales en su area y sientan las bases para las recomendaciones de organismos tan importantes como la OMS.
Los comento juntos porque son clavados.
Lo más destacado de las recomendaciones del ACSM es que, en su ùltima edición, han eliminado de la toma de decisiones el perfil de riesgo cardiovascular (RCV) (factores de RCV).
La verdad es que me identifico muchísimo con sus argumentos:
- El verdadero problema es la falta de ejercicio. No los riesgos asociados a la práctica de ejercicio.
- La necesidad de una valoración médica supone un obstaculo para la adopción de un estilo de vida activo.
- Los eventos cardiovasculares son muy infrecuentes.
- Los factores de riesgo son muy prevalentes e identifican mal al individuo que va a tener un evento.
- La valoración médica de los individuos con 2 o más factores de riesgo supone una carga asistencial muy importante y no esta exenta de riesgos.
Lo único que estas guías tienen en cuenta para decidir si una persona necesita o no una valoración médica de aptitud es si tiene alguna enfermedad cardiovascular (cardiaca, enfermedad arterial periférica o cerebrovascular), renal o metabólica (diabetes tipo 1 y tipo 2) o si tiene sintomas o signos que hagan pensar en alguna de estas.
No concreta en que consiste la valoración medica de aptitud. Se reconoce y se acepta la pluralidad de criterios para seleccionar las pruebas que se consideren oportunas.
Y con esto, y teniendo en cuenta la AF actual y la intensidad de la AF que se pretende realizar, elaboran su algoritmo de recomendaciones.
Os pongo el algoritmo pero quedaros con el resumen

En individuos físicamente inactivos
Atentos a lo largo del post con lo que considera cada sociedad científica activo e inactivo, porque cambia y mucho.
En este caso, por individuo inactivo se refieren al que hace menos de 30 min de ejercicio de intensidad moderada, 3 días a la semana.
Estos deberían empezar un programa de ejercicio de intensidad ligera-moderada, sin necesidad de valoraciones médicas, y progresar en intensidad según el modelo FITT-VP.
Introducen el modelo de prescripción FITT-VP (frecuencia, intensidad, tiempo, tipo, volumen y progresión) y referencias para la prescripción por intensidades relativas.
????????????????
Los individuos enfermos e inactivos tienen que consultar con un médico antes de empezar a hacer cualquier programa de ejercicio.
En individuos físicamente activos:
Los individuos asintomáticos que practican ejercicio de intensidad moderada durante al menos 30 minutos, al menos 3 veces por semana, y que no tienen enfermedad cardiovascular, renal o metabólica, pueden continuar con su programa de ejercicio y progresar gradualmente en función de la tolerancia.
Los enfermos activos no tienen que renovar su aptitud dentro de los 12 meses de la última valoración salvo que haya nuevos síntomas.
Y todo individuo con nuevos síntomas debería interrumpir el programa de ejercicio y solicitar valoración médica.
Las guías de AF para los Americanos son aun más básicas. Fijaos que fácil lo hacen:
- Las lesiones más frecuentes afectan al sistema musculoesquelético. Otros eventos adversos pueden suceder con la AF, como la deshidratación y el sobrecalentamiento y, raramente pueden acontecer heart attacs (supongo que se refieren a infartos y arritmias malignas)… La evidencia científica demuestra firmemente que la AF es segura para casi todo el mundo. Es más, los beneficios para la salud sobrepasan con creces los riesgos.
- Elige el tipo de AF más adecuado para tu aptitud física actual y para tus objetivos de salud y progresa poco a poco para alcanzar los objetivos.
- Utiliza equipamiento de protección, elige entornos seguros, sigue las normas y las políticas locales y elige bien cuando, donde y como mantenerte activo.
La postura de las sociedades americana y europea de cardiología.
A estos se les nota la vena cardiológica. Un cardiólogo que se precie salta como un muelle cuando se le cruza alguien que rezuma riesgo cardiovascular (RCV). Al fin y al cabo, el riesgo de alguna complicación con el ejercicio aumenta en paralelo con el RCV.
Este documento de consenso de la AHA (Asociación Americana del Corazón) se refiere específicamente a las pruebas de esfuerzo (PE) y dice:
“Aunque la conveniencia de una PE en adultos asintomáticos antes de comenzar un programa de ejercicio es controvertida… se puede recomendar antes de hacer ejercicio vigoroso en individuos asintomáticos de alto riesgo (diabéticos, enfermedad arterial carotidea sintomática, enfermedad arterial periférica o un riesgo de Framingham a más de 10 años de más del 20%).
En un documento de consenso conjunto entre la sección de arritmias (EHRA) y preventiva (EACPR) de la sociedad europea de cardiología (ESC), las conclusiones son exactamente las mismas:
“Los individuos de >35 años que van a participar en AF vigorosa deben de ser informados, de la naturaleza de los síntomas de alarma y de la necesidad de valoración temprana en caso de que aparecieran. Hacer una prueba de esfuerzo en caso de síntomas y, aunque hay datos conflictivos con respecto a su eficacia, se podría considerar también una PE en los asintomáticos con un alto riesgo cardiovascular”.
Quiero añadir aquí un comentario sobre las nuevas guías de síndrome coronario crónico de la ESC que dice que…
“En pacientes en los que no se puede descartar enfermedad coronaria mediante la valoración clínica, se recomiendan tests diagnósticos no invasivos para el diagnóstico y la estratificación del riesgo de eventos. Estas guías recomiendan utilizar valoración funcional por imagen (ecocardiograma de esfuerzo, RM de esfuerzo, PET o SPECT) o coronariografía por TAC como prueba diagnóstica inicial”.
Con esto quieren decir que, si lo que queremos es saber si un paciente tiene o no tiene isquemia, el electrocardiograma de esfuerzo carece de las cualidades para el diagnóstico y queda relegado a una segunda opción para cuando las primeras opciones no están disponibles (algo que rara vez va a suceder con nuestros sistemas sanitarios).
Sin embargo, en el contexto del screening, cuando el paciente no cuenta síntomas que requieran descartar isquemia, la necesidad de confirmar o descartar esta posibilidad es más que cuestionable. En todo caso, podría interesarnos saber si hay isquemia severa. Y en este punto, me parece muy oportuna una recomendación rescatada de las anteriores guías de cardiopatía isquémica crónica de la ESC:
“En adultos asintomáticos con riesgo intermedio (véase SCORE para la definición de riesgo intermedio en: www.hearscore.org), incluidos los adultos sedentarios que planean comenzar un programa de ejercicio intenso, se puede considerar el ECG de esfuerzo para la evaluación del riesgo CV, particularmente si se presta atención a marcadores no electrocardiográficos, como la capacidad de ejercicio (IIb-B).
Para los profanos, IIb quiere decir, dudosamente indicado.
Hay un último documento de la ESC, anterior a todos los comentados en este apartado, que es específico para la valoración de deportistas veteranos. Aunque desarrolla más ampliamente la estrategia de screening en estos sujetos, he preferido dejarlo para el final. Quería dejar clara cual es la evidencia del ECG de esfuerzo en la valoración del deportista antes de meternos en algoritmos.
El algoritmo parte de la división de los sujetos en activos e inactivos.
Inactivo se considera al que practica una AF inferior a los 2 METs/h semanales (para haceros una idea, esto equivale a caminar durante menos de 1 hora a la semana). Se ha visto que este nivel de actividad se asocia a muchos más eventos coronarios y peor pronóstico y, por lo tanto, lo consideran equivalente a tener un alto RCV.
Por el contrario, activo consideran al que práctica un volumen de AF superior a los 2 METs/h semanales.
El algoritmo sigue con la intensidad de la AF que se pretende realizar por la relación que existe entre intensidad del ejercicio y el riesgo de eventos. En este punto, el documento perpetúa el eterno error de las intensidades ligera, moderada y alta, divididas por los típicos umbrales absolutos de 3 y 6 METs.
Después vienen los cuestionarios de autoevaluación (como los que comentábamos en la primera entrada) y consultas con un médico, con su historia clínica, exploración, una estimación del riesgo cardiovascular (en este caso proponen el sistema SCORE) y un electrocardiograma (ECG). Si hubiera alteraciones en alguno de ellos o un perfil de alto riesgo por el SCORE, habría que hacer una PE máxima y lo que proceda.

Los inactivos que quieren empezar a hacer ejercicio de baja intensidad, deben cumplimentar un cuestionario de autoevaluación como los que comentamos en la primera entrada. Si es negativo, ya están listos para ponerse las zapatillas. Por el contrario, si responden afirmativamente a alguna pregunta del cuestionario o pretenden hacer ejercicio de intensidad moderada o alta, deben someterse a la valoración médica.
En cualquier caso, se insiste en la conveniencia de un programa de ejercicio gradual en duración e intensidad y monitorizando los síntomas y signos de alarma.
Por otro lado, los mal llamados sujetos activos, pero que no tienen el riesgo del sedentarismo absoluto, pueden empezar a hacer ejercicio de baja intensidad sin más valoraciones. Si quieren hacer alta intensidad tienen que ser valorados por el médico según lo comentado y, si quieren empezar con intensidades moderadas, desempatarían con un cuestionario de autoevaluación.
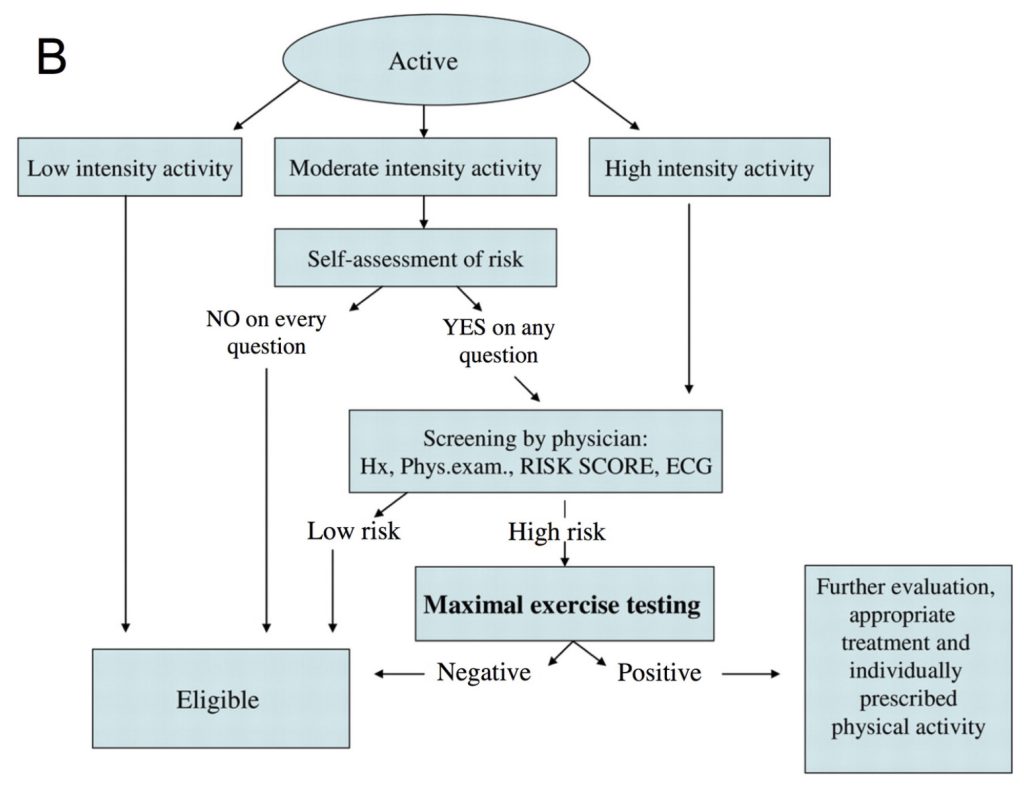
Bajo mi punto de vista, demasiadas consideraciones para tan poca evidencia. Y no me termina de quedar claro que en el individuo que hace ejercicio de alta intensidad 5 días a la semana desde hace 30 años, la valoración médica discrimine mejor el riesgo de eventos que la propia regularidad del ejercicio físico.

Ya me diréis cual es la prueba médica que te de más garantías que esto.
La postura de FEMEDE
SEMED-FEMEDE, en su documento de posicionamiento sobre reconocimientos médicos para la aptitud deportiva de noviembre del 2017 dice que:
Debe realizarse un ECG de esfuerzo a deportistas e individuos fisicamente activos con riesgo alto de incidente coronario antes de la practica deportiva o AF.
Hasta aquí da el pego. Se parece mucho a las posiciones americana y europea cardiológicas. De hecho, mencionan la recomendación de estas sociedades, pero se saltan la parte que hace referencia a lo controvertido del ECG de esfuerzo en el deportista asintomático.
Pero hay que seguir leyendo.
Indicaciones del ECG de esfuerzo en deportistas e individuos físicamente activos:
- Varones asintomáticos de 35 años o más, con uno o más factores de riesgo cardiovascular (FRCV).
- Mujeres asintomáticas de 45 años o más, con uno o más FRCV o mujeres posmenopáusicas de cualquier edad.
- En individuos sintomáticos de posible cardiopatía isquémica de cualquier edad y sexo.
Los individuos con sintomas que sugieran cardiopatía isquemica ya hemos dicho que lo que necesitan es una PE basada en la imagen o un angioTC. No un ECG de esfuerzo.
Pero vamos a ver a que se refieren con FRCV. Os pego la tabla 8 del documento original.

Personas que no hacen 150 min de ejercicio de intensidad moderada?!
????
Ser hombre y tener más de 45 años?!
????
Un colesterol total de >200 mg/dL?!
????????????
Venga hombre!!! Seamos serios!
Un cincuentón sano que quiere empezar a andar a paso ligero alrededor de la ría se tiene que hacer una prueba de esfuerzo?!
Según esta gente, prácticamente cualquier individuo veterano tiene indicación de hacerse un ECG de esfuerzo. Os aseguro que os costaría encontrar a una sola persona veterana que no cumpla alguno de los requisitos. Y ya vimos en la anterior entrada como rinde la PE en esta población.
Por si no la habéis leído… MUY MAL!
Evidentemente, no dan ni una sola referencia que respalde sus criterios de alto riesgo.
E insisto, a diferencia de la AHA y la ESC, que expresan abiertamente sus dudas sobre la utilidad de la PE en asintomáticos con un perfil de riesgo bastante mayor, estos no manifiestan ningún tipo de duda con respecto a la conveniencia de la exploración.
Cuando leo aberraciones como esta, pienso que algo no encaja…
????
… y solo se me ocurren 3 posibilidades:
- Creen que saben lo que hay que hacer, pero en realidad no comprenden la complejidad del asunto.
- Saben perfectamente que no saben lo que hay que hacer, pero mienten deliberadamente en su beneficio.
- Saben muy bien lo que hay que hacer y yo deliro y no digo más que chorradas, como siempre.
En realidad da igual si saben que saben, creen que saben o dicen saber, porque lo importante es que los pacientes-deportistas sientan que sabemos lo que hacemos.
Así que, para todos aquellos deportistas que leáis esto y estéis pensando en haceros un reconocimiento y queráis seguridad, os pego el panel de expertos de estas ultimas guías para que consultéis directamente con ellos.

He tachado el nombre de Mats Borjesson porque os pilla muy lejos de casa y porque no me queda claro si se posiciona según el documento europeo del 2011, del que es primer firmante y con el que me identifico bastante más, o según este otro documento.
Mi postura

Si habéis leído los 3 artículos, estaréis en condiciones de elegir vuestro propio posicionamiento.
Os digo como me manejo yo en este mar de dudas y posturas.
En lo que todos están de acuerdo y a lo que me sumo, es en la importancia de un régimen de ejercicio progresivo en duración, frecuencia e intensidad y a la importancia de reconocer los síntomas de alarma y de solicitar una valoración médica en caso de que suceda.
Hay un hecho curioso con esto y es que nadie aclara como se supone que hay que hacer esta educación. Como se supone que hay que llegar a todos los individuos que hacen o van a empezar a hacer un programa de ejercicio?
En realidad, como todo el mundo debería de hacer o empezar a hacer ejercicio, la información debería ser universal. Supongo que habría que utilizar canales de comunicación masivos. Se aceptan ideas.
De ahí en adelante, si me pongo en formato muy académico, creo que no podría ir más allá de la postura de la Sociedad Canadiense de Cardiología. La ausencia de evidencia es innegable. Y si solo fuera un tema de beneficio, no pasaría gran cosa, el problema es que la falta de evidencia es para afirmar que, de hecho, el perjuicio o la yatrogenia no sea mayor que el supuesto beneficio.
Pero en un mundo en el que se exigen respuestas, supongo que hay que posicionarse un poquito más. Y aquí hay distintas posibilidades.
Si la pregunta fuera: ¿cual es el mejor ejercicio? La respuesta es diferente en función de si nos dirigimos a la población general o a un individuo concreto. Si nos dirigimos a la población, podríamos aceptar que caminar es el mejor ejercicio, pero si estamos hablando con un individuo joven, mandarle a caminar es claramente insuficiente.
Si yo fuese un político o gestor de la salud de masas o el organizador de un evento deportivo muy multitudinario, me quedaría con las guías del ACSM o las Guías de AF para los Americanos. Nada de factores de riesgo, y en caso de síntomas o enfermedad, certificado médico de aptitud.

En una ocasión he actuado de esta manera, y lo volvería a hacer igual. Sin embargo, la inmensa mayor parte del tiempo soy un clínico, de hecho un cardiólogo, y veo individuos y no poblaciones. Quizás por eso también me identifico con los argumentos de la AHA o la ESC.

Aunque no sugeriría a nadie sin síntomas ir al médico para empezar un programa de ejercicio, la realidad es que, por una cosa u otra, acaban viniendo a la consulta.
La estratificación de RCV la hago siempre independientemente de si el contexto es deportivo o no. El ECG lo hago por inercia más que por convencimiento y, con lo que me encuentro en un ecocardiograma, no me siento incómodo.
Es la isquemia la que más me hace dudar. Pero hay personas con un perfil de riesgo elevado y con muchos boletos para tener enfermedad coronaria. Y la enfermedad coronaria puede ser extensa y condicionar isquemia severa. No me parece mal hacer una valoración funcional en la cinta atendiendo, no tanto al ECG, como al comportamiento del individuo cuando hace un esfuerzo máximo. Ver como jadea, si tiene síntomas, si le suben la tensión arterial y la frecuencia cardiaca adecuadamente, si hace algo raro o sospechoso. Con dudas, pero me atendré a lo que salga.
Por último, si estuviera haciendo limpieza de documentos inservibles en casa, probablemente echaría mano del documento de FEMEDE.

No es serio.
Gracias por aguantar hasta el final. Espero que la lectura os haya servido de algo.

Otras entradas de la serie:
- Valoración cardiovascular del deportista madurito. 1ª parte: Introducción, pruebas de primera línea y algún despropósito.
- Valoración cardiovascular del deportista madurito. 2ª parte: Calcio coronario, angiografía no invasiva y la prueba de esfuerzo. La paradoja de las cicatrices del gladiador y la madre del lobo con piel de cordero.
- Valoración cardiovascular del deportista madurito. 3ª parte: El posicionamiento de las distintas sociedades científicas y las conclusiones.





[…] Valoración cardiovascular del deportista madurito. Tercera parte: El posicionamiento de las distintas sociedades científicas y las conclusiones. […]